前立腺肥大症
前立腺はどこにある?
前立腺は男性だけにある臓器で膀胱のすぐ足側にあり、尿道の周りを囲んでいます。背中側には直腸があり、前立腺の診察の際には肛門から指をいれて前立腺の大きさや硬さなどのチェックを行います(直腸診)。自転車に乗った際にはサドルの先端で押される部位にあたります。
前立腺の働きは?
前立腺の主な働きは、精液の15-30%を占める前立腺液を産生することです。この前立腺液は精子を保護し、栄養を与え、運動機能を活発にし妊娠の手助けをします。
前立腺は子供にもあるの?
生まれたときの前立腺は目立ちません。男性ホルモン「テストステロン」の働きによって、思春期頃までに前立腺の外側の組織である辺縁域が徐々に大きくなり、その後ある程度同じ大きさ15g程度で経過します。そして、40歳くらいより前立腺の内側の部分である移行域が徐々に増大し前立腺肥大症といわれる病気になっていきます。40歳くらいより移行域が大きくなる理由については様々原因が指摘されていますが、はっきりと分かっておりません。
前立腺肥大症の経過は?
前立腺肥大症は徐々に移行域が大きくなっていくため、悪くなっていくのに時期があります。
第1期刺激期
- 排尿が非常に近くなった
- 排尿しても、すぐにまた行きたくなる
- 夜間に何度もトイレに起きる
- 急いでトイレに行かないと漏れそうになる
などといった症状が刺激症状にあたります。これは、肥大した前立腺が尿道や膀胱を圧迫し刺激するために生じます。
第2期残尿発生期
- 尿意をもよおし、トイレに立っても尿がなかなか出てこない
- 排尿をする時に息まないとなかなか排尿できない
- 途中で尿がとぎれてしまう
などいった症状が閉塞症状にあたります。これは肥大した前立腺のため尿道が圧迫され細くなっているために生じます。
第3期慢性尿閉期
さらに症状が進むと尿が全くでなくなります。風邪薬など他のお薬、飲酒(前立腺にむくみが生じるため)などをきっかけに突然でなくなる人もいます。尿が出なくなり、下腹がパンパンに張り、非常に苦しい状態です。
診断方法
症状を判定するために”国際前立腺症状スコア(IPSS)”や”過活動膀胱症状スコア(OABSS)“と呼ばれる問診表を用います。
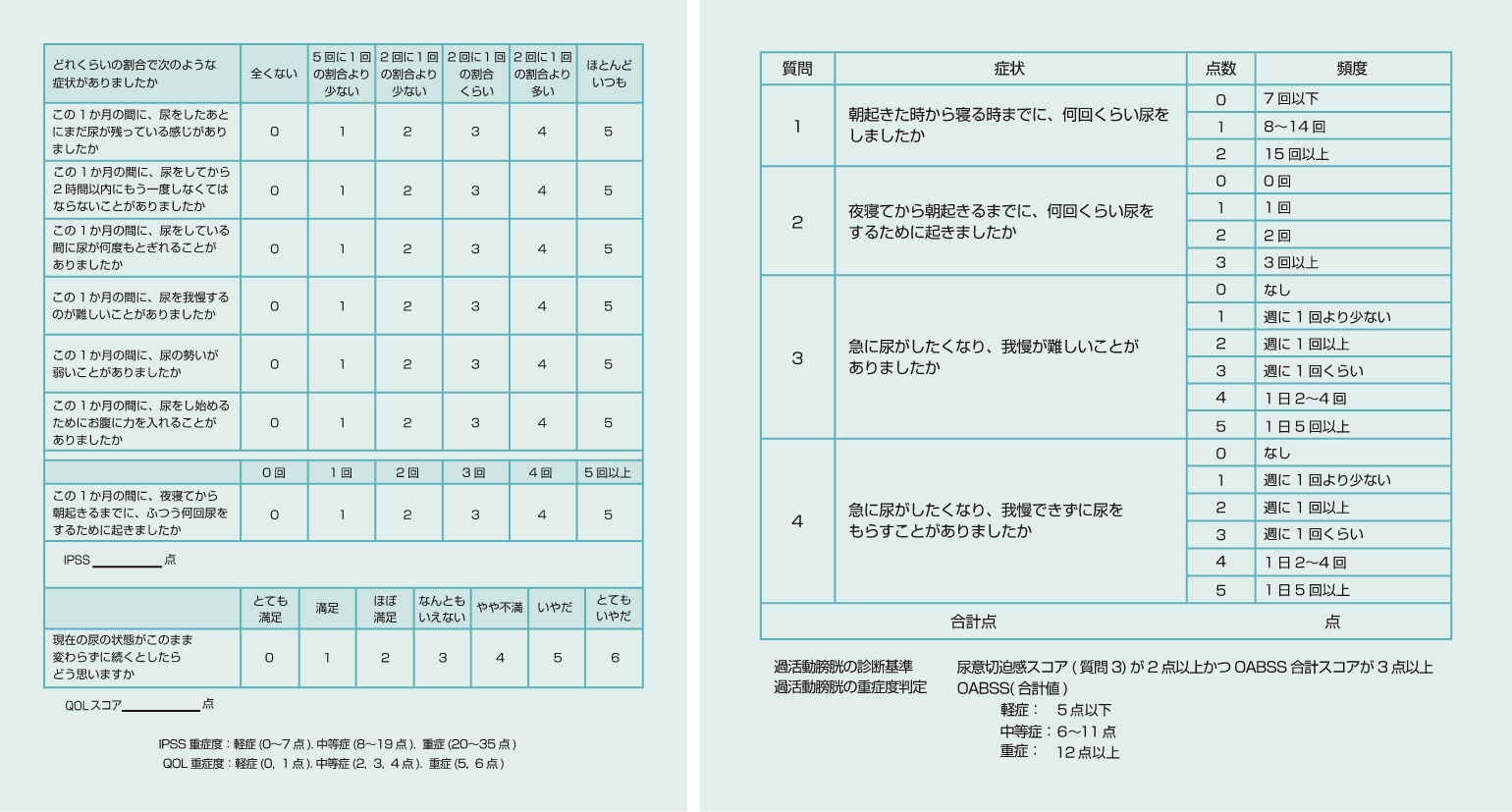
症状スコアにて、前立腺肥大症やそれに付随する過活動膀胱が疑われるときは下記のような検査を必要に応じて行います。
超音波検査
下腹部にエコーを当てて前立腺の大きさや残尿の程度を調べます。前立腺の形態によっては、小さくても前立腺肥大症の症状が強く出ることがあります。逆に前立腺が非常に大きくても症状が乏しい人もいます。
尿流量測定検査
排尿の勢いの検査。トイレでおしっこをするだけで簡単に調べる事ができます。検査前にはある程度おしっこを貯めた方が良いです。
直腸診
肛門から指を入れて前立腺の大きさや硬さ、炎症があるか判断します。
膀胱尿道造影検査
尿道から造影剤を使用して尿道の圧迫具合などを調べます。しかし、最近は特殊な治療の場合を除いて、行う機会は減りました。
PSA検査
前立腺がんがある場合は治療が大きく変わりますので、測定したことがない方は行うことをお勧めします。
治療法
前立腺肥大症の治療には、①経過観察(無治療),②行動療法,③薬物療法,④手術療法,⑤その他があります。
I.経過観察
前立腺が大きいからと言って必ずしも自覚症状があるわけではありません。そのよう場合、経過観察することも治療の選択肢に上がります。しかし、自覚症状がないことと前立腺肥大がないことは違いますので、急に尿閉(おしっこが全くでなくなること)になることもあります。
II .行動療法
- 体重減少
- BMI(体重(kg)/身長(m)2)>30の方は運動、食事療法による体重減少により排尿症状が改善する可能性があります。
- 骨盤底筋訓練
- 尿道、骨盤をキュッと締めたり、緩めたりする体操を1セット25回、1日4回(朝、昼、夕、寝る前)行うことで骨盤底の筋肉を鍛え、尿漏れや頻尿が改善する可能性があります。
- 排尿指導・膀胱訓練
- 排尿日誌(1日の排尿量や回数)をつけてもらい、排尿回数、タイミングなどの訓練を行い、頻尿を改善する方法です。
- 統合的な行動療法
- 前立腺肥大症に対する教育、カフェインやアルコールなどの摂取制限、水分摂取制限(担当医とご相談下さい)、排尿指導・膀胱訓練、便秘の改善を行うことで排尿症状を改善します。
III .薬物療法
- α1ブロッカー
(タムスロシン(ハルナール®)、ナフトピジル(フリバス®)、シロドシン(ユリーフ®)) - 前立腺平滑筋弛緩と膀胱頚部平滑筋弛緩により、排尿症状を改善します。また、膀胱蓄尿機能にも作用し、合併する過活動膀胱にも効果を示します。
- PDFE5阻害薬(タダラフィル(ザルティア®))
- 尿道や膀胱の平滑筋細胞に存在するホソホジエステラーゼ5 (PDE5)を阻害し、平滑筋を弛緩させ排尿症状を改善します。膀胱蓄尿作用もあります。ただし、心筋梗塞などで使用されるニトログリセンリンを使用する際には重篤な低血圧を起こす可能性があるため、担当医に内服を伝える必要があります。
- 5α還元酵素阻害薬(デュタステリド (アボルブ®))
- 5α還元酵素を阻害し、テストステロンの(前立腺肥大に強く関与する)ジヒドロテストステロンへの返還を抑えて、前立腺を縮小させます。
- その他(ベシケア®、トビエース®、ベタニス®、ベオーバ®など)
- 随伴する過活動膀胱を改善する薬です。頻尿などの症状改善が不十分な時に併用します。
IV .手術療法
- 経尿道的前立腺切除術(TURP)
- もっとも広く行われている標準術式です。尿道から切除ループを挿入し高周波電流で前立腺腺腫を切除し、回収します。
- 経尿道的前立腺切開術(TUIP)
- あまり大きくない前立腺肥大に対して行います。前立腺を切開し前立腺部尿道を広げます。
- 光選択的前立腺レーザー蒸散術(PVP)
- 経尿道的にグリーンレーザーを用いて前立腺腺腫を蒸散し、尿道を広げる方法です。止血力が高く、抗血小板薬、抗凝固薬内服下でも施行可能です。
- ホルミニウムレーザー前立腺核出術(HoLEP)
- ホルミニウムレーザーを用いて前立腺内腺を核出する方法です。核出した腺腫はモーセレーターにて粉砕し摘出します。
- その他
- ツリウムレーザー前立腺切除術など様々な手術の方法があります。手術方針については一長一短がありますので、担当医師にご相談下さい。
V .その他
- 膀胱留置カテーテル留置
- 緊急時に短期間行う場合と、薬物療法を行っても効果がなく、手術が行えないような場合や後述する間歇導尿が行えない場合に行います。
- 間歇導尿
- 様々な要因により手術ができない場合に自分、もしくは近親者などに尿道からカテーテルを挿入してもらい排尿する方法です。
*排尿障害が出現する病気は男性の場合、前立腺肥大症だけとは限りません。悪性疾患や間質性膀胱炎、前立腺炎などの事もあるので、症状がある場合は泌尿器科にご相談してみてはいかがでしょうか?